Neovascularización macular de tipo 3
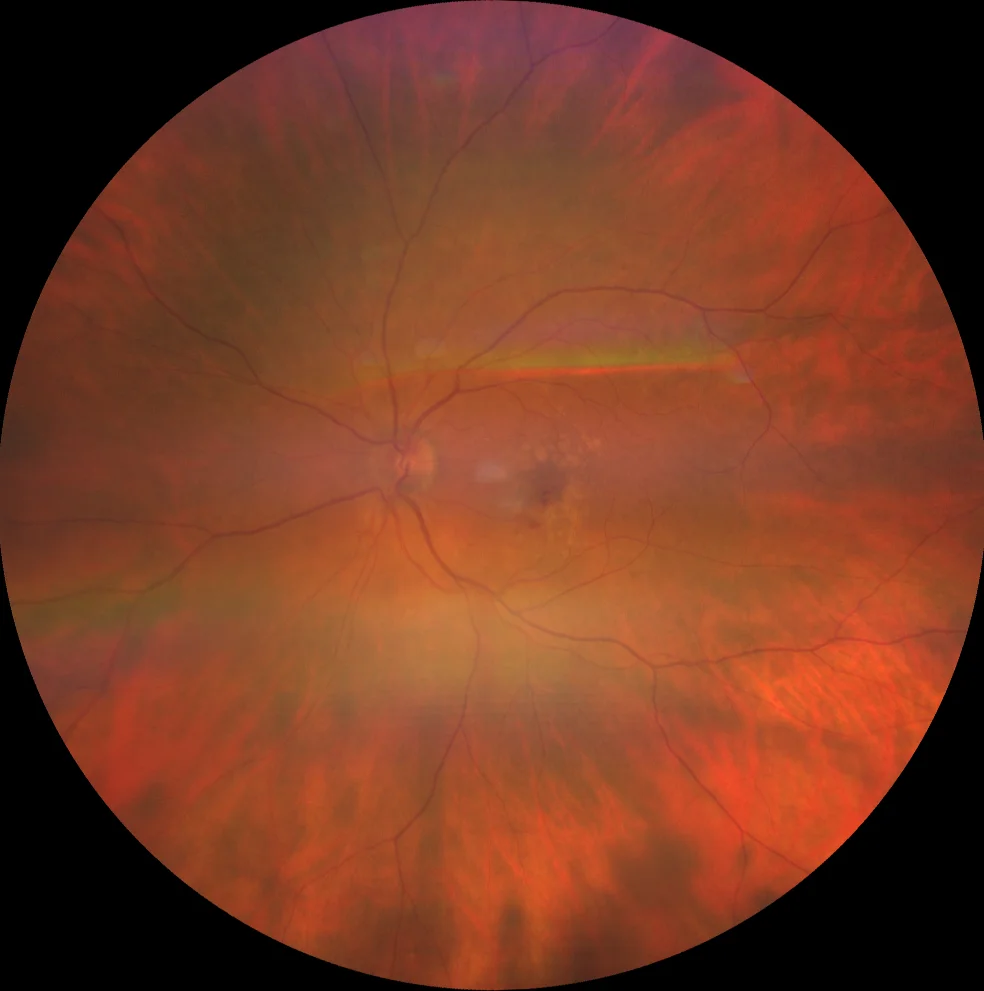
A: se observan 2 hemorragias maculares, denominadas hemorragias centinela pues señalan el lugar en donde se encuentra el complejo neovascular. También se observan drusas blandas confluentes.
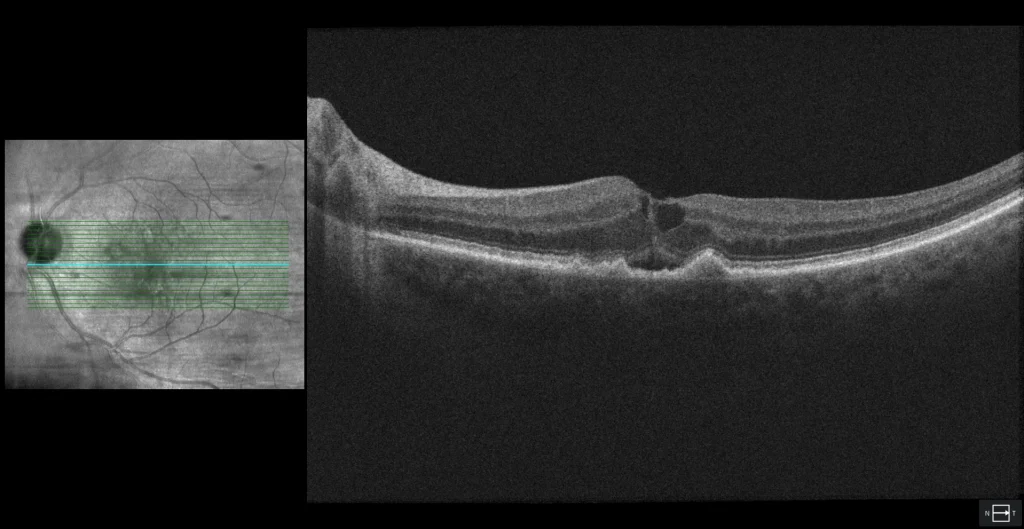
B1: corte transversal foveal del OI en donde se observan las elevaciones del EPR correspondientes a las drusas blandas, así como fluido intra- y subretiniano.
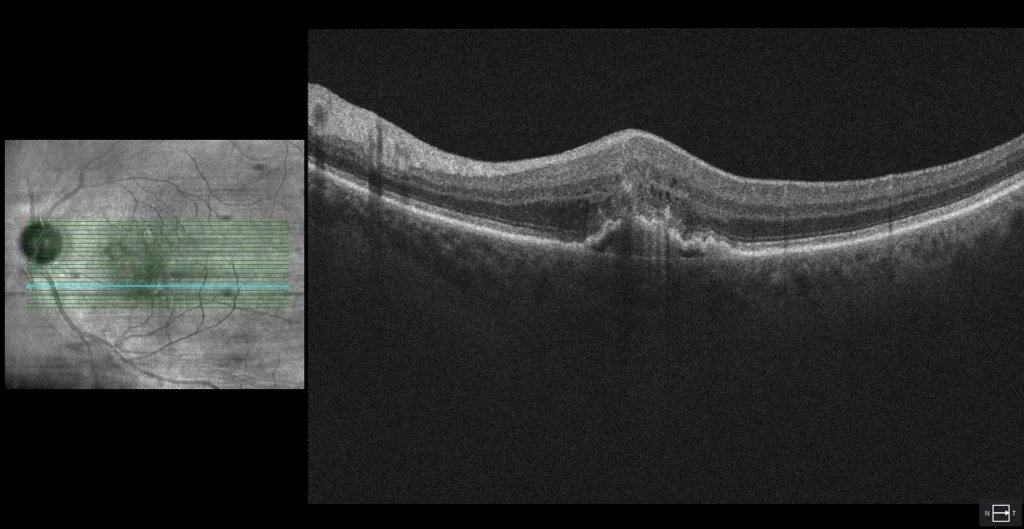
B2: corte transversal en mácula inferior. Se observa una lesión hiperreflectiva en capas externas de la retina, sobre un DEP irregular (fibrovascular). Este último presenta una rotura del EPR que es por donde se comunican los componentes neovasculares intrarretiniano y sub-EPR (anastomosis retinocoroidea). También se observan pequeños quistes de fluido intrarretiniano, muy característico de NVM de tipo 3.
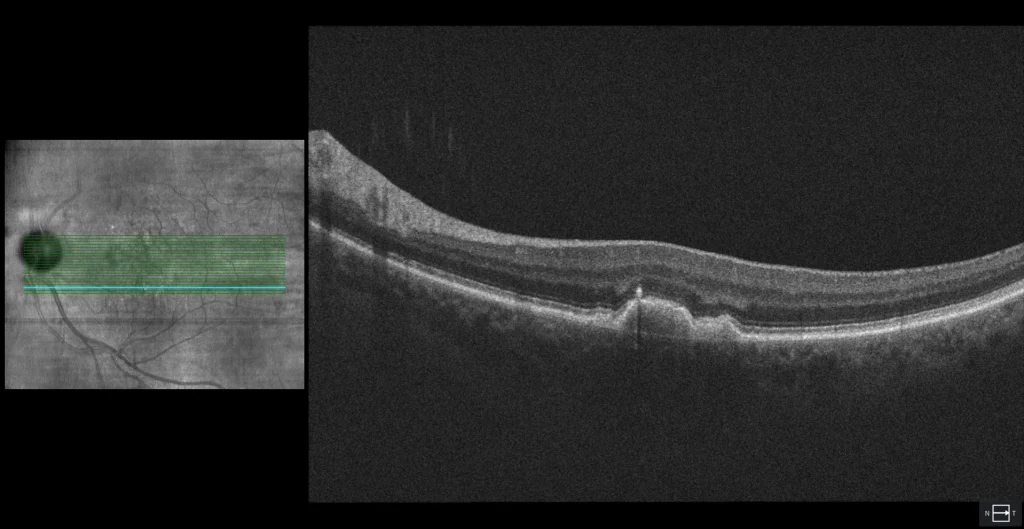
B3: corte transversal en la misma localización que B2, pero realizado 6 meses antes. Se observa un DEP con un punto hiperreflectivo suprayacente separándose del EPR. La hipótesis etiopatogénica de la NVM de tipo 3 sugiere que las células del EPR que están en un DEP se encuentran en condiciones de hipoxia. Por este motivo sintetizan moléculas proangiogénicas como el VEGF. Estas células se separan del resto del EPR y migran hacia la retina interna. Cuando se encuentran con el endotelio vascular del plexo profundo de la retina, ese exceso de VEGF lleva a la formación de un complejo neovascular intrarretiniano.
Descripción
Mujer de 76 años que acude por pérdida de visión en su ojo izquierdo.
La AV en OD es de 20/20 y en OI de 20/50. Es pseudofáquica en ambos ojos.
Presenta una DMAE neovascular, con una NVM de tipo 3, por lo que se inicia tratamiento antiangiogénico.